EL TÜMÖRLERİ
Tümör ne demektir?
Latince kökenli “Tumor” kelimesi, tıp dilinde ve günlük yaşamda “şişlik” anlamına gelir. El bölgesinde meydana gelen anormal şişlik ve kitleler, ister iyi huylu ister kötü huylu olsun, genel olarak “el tümörü” olarak isimlendirilir. El tümörlerinin büyük bir kısmı iyi huyludur ve bu tümörler farklı kaynaklardan gelişebilir. El tümörleri , ciltte siğil veya ben şeklinde, cilt altında yumuşak doku veya kemikten kaynaklanan kitleler olarak görülebilir.
Elde görülen en yaygın kitleler ganglion kistleridir. Ganglion kistleri, jelatinöz madde içeren keseciklerden oluşur ve genellikle el bileği bölgesinde yerleşir. Bunun yanı sıra, parmaklarda tendon kılıfları ve pulleyler üzerinden de gelişebilirler. Ganglion kistlerinin görüntülenmesinde, tipik olarak homojen içerik ve sıvı görünümü gözlemlenir.
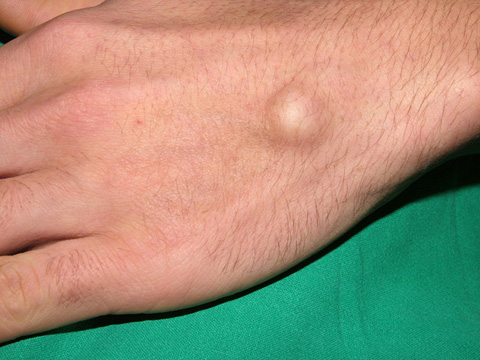
Bir diğer sık görülen kitle türü ise dev hücreli tümörlerdir. Bu kitleler genellikle sert ve lobüle (lob şeklinde) olabilir. Herhangi bir bölgede gelişebilirler, ancak en sık tendon kılıfının etrafında bulunurlar. Bu tümörler genellikle iyi huyludur ve yavaş bir şekilde büyürler. Dev hücreli tümörlerin görüntülenmesinde, MR’da tipik olarak homojen olmayan, bazen kapsüllü kitleler görülür ve kontrast maddesiyle belirginleşir.
Epidermal inklüzyon kistleri de elde sıklıkla karşılaşılan bir diğer iyi huylu tümördür. Genellikle kesi ve yaralanmalar sonrası cilt altındaki hücrelerden kaynaklanır. Cilt hücreleri normalde koruyucu bir madde olan keratin üretirler. Çevresel faktörler nedeniyle, deri hasar gördüğünde ya da kesildiğinde, ölü cilt hücrelerinin yerine yenileri geçer ve bu hücreler çoğalarak keratin üretirler. Sonuç olarak, cilt altında kistik bir form oluşur ve bu kist inklüzon kisti olarak adlandırılır. Artan keratin üretimi ve ölü hücrelerin birikmesiyle bu kistler büyür. Görüntüleme açısından, inklüzyon kistleri genellikle düşük yoğunlukta olup, bazen kistik yapı ve kenarları net bir şekilde görülebilir.
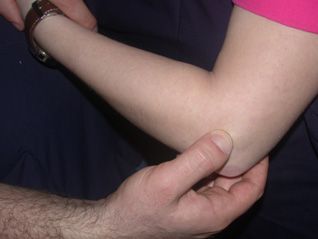
Lipomlar (iyi huylu yağ bezeleri), nöromalar (sinir ucu tümörleri), sinir kılıfı tümörleri, fibromalar, tırnak yatağı tümörleri (glomus tümörleri) ve hemanjiomlar (kılcal damar yumaklaşmalarından oluşan tümörler) de elde sıklıkla görülen diğer iyi huylkitlelerdendir. Ayrıca, artrit ve travma sonucu oluşan kemik çıkıntılarından kaynaklanan kitleler de elde görülebilir. Yabancı cisim reaksiyonları sonucu meydana gelen şişlikler de bir diğer yaygın nedendir.
Hastalar, ellerinde herhangi bir kitle hissettiklerinde, bunun kötü huylu veya iyi huylu olup olmadığını merak ederler. Ancak eldeki kötü huylu tümörler oldukça nadirdir. Çoğu kitle iyi huyludur. En sık görülen kötü huylu tümörler arasında skuamöz hücreli karsinom, bazal hücreli karsinom ve melanoma gibi cilt kanserleri yer alır. Ayrıca, kemik ve yumuşak dokularda gelişen sarkomlar da kötü huylu tümörler arasında yer alır. Sarkomlar hızlı bir şekilde yayılabilir ve genellikle akciğerlere metastaz yaparlar. Elde başka organlardan gelen sarkomların ele sıçraması da mümkündür. Çoğu kitenin iyi huylu olduğu düşünülse de, eldeki her türlü kitle için patolojik inceleme yapılması önemlidir.
İkinci olarak en sık görülen tümör dev hücreli tümördür. Bu kitleler serttir, lobüle olabilir. Herhangi bir yerde oluşabilir ama en sık olarak tendon kılıfının etrafında görülür. İyi huylu ve yavaş gelişimli tümörlerdir.
Diğer çok görülen tümör epidermal inklüzyon kistleridir. Kesi ve yaralanmalar sonrası cilt altından kaynaklanan iyi huylu tümörlerdir. Cilt hücreleri normalde koruyucu koyu kıvamlı keratin denen madde salgılarlar. Çevresel etkenler nedeni ile deri değişimi sırasında ölen cilt hücrelerinin yerine yenileri geçer. Cilt hücreleri cilt altında kalır ise (kesiler, cilt hasarlanmaları sonrası) keratin üretmeye ve sanki cilt değişimi oluyormuş gibi çoğalmaya başlar. Ölü cilt hücreleri ve keratin cilt altında kistik bir form oluşturur. Kist keratin üretimi artması, ölü hücrelerin fazlalaşması ile büyür. Buna inkluzyon kisti adı verilir.
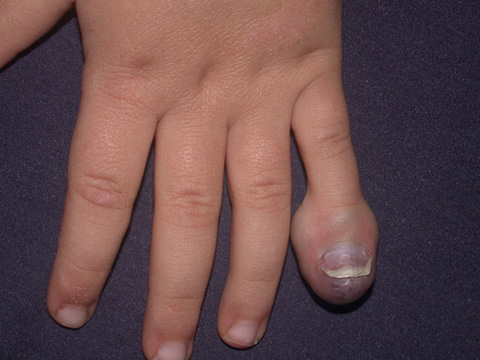
Hemanjiyom,lar genellikle doğuştan olan ve doğumda mevcut bulunan vasküler – damar kaynaklı bir tümördür. Hemanjiyomlar, damarların anormal şekilde büyümesiyle oluşur ve genellikle el bölgesinde ve parmaklarda yerleşir. Çoğu zaman doğumda bulunan bu tümörler, genellikle 7 yaşına kadar kendiliğinden gerileyebilir, ancak bazen kalıcı kalabilir.
Vasküler malformasyonlar, doğuştan gelen damar yapılarının bozukluğu sonucu oluşan anormal damar kümeleridir. Bunlar genellikle yavaş akışlı olup, damarların şekil bozukluğu veya genişlemesiyle karakterizedir. El ve parmaklarda damarlar normalden daha geniş olabilir ve bu kitleler genellikle ağrısızdır. Vasküler malformasyonlar, doğumsal olsalar da zamanla büyüyebilirler.
Fibroma of tendon sheath, tendon kılıfı etrafında gelişen iyi huylu kitlelerdendir. Bu kitleler genellikle yavaş büyür ve genellikle ağrısızdır. En sık olarak elin fleksör yüzeyinde görülür. Sert yapılı bu tümörler, genellikle tendon kılıfının etrafında yerleşir ve uzun süre büyümeden varlıklarını sürdürebilirler.
Traumatik neuroma, sinir ucu hasarı sonucu gelişen bir tür iyi huylu tümördür. Genellikle bir travma ya da sinir yaralanmasından sonra ortaya çıkar ve sıklıkla elin median sinirinde yerleşir. Bu tümörler genellikle sinir uçlarının anormal büyümesiyle ortaya çıkar ve hastalar genellikle şiddetli ağrıdan şikayet ederler.
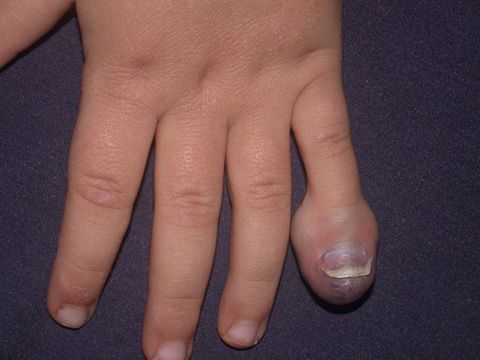
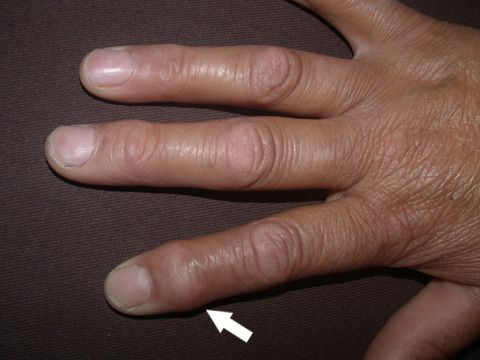
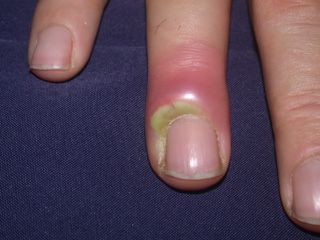
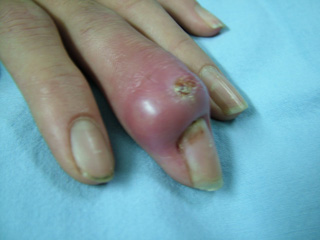
Glomus tümörü, genellikle parmaklarda ve tırnak yatağında yerleşen, şiddetli ağrıya neden olabilen iyi huylu bir kitledir. Bu tümörler küçük, lokalize ve ağrılı kitlelerdir. Genellikle sinirlerin yakınında bulunurlar ve basınçla daha da şiddetlenen bir ağrıya yol açabilirler. Glomus tümörleri, sıcaklık değişimleri ve dış etkenlere karşı aşırı hassastır.
Tenosynovial dev hücreli tümör (TDHHT), tendon kılıfında gelişen iyi huylu bir tümördür. Çoğunlukla elin parmaklarındaki tendon kılıfı etrafında yerleşir ve ağrılıdır. Yavaş büyür ve genellikle tendon etrafında belirginleşir. Büyüdükçe çevresindeki dokuları etkileyebilir ve bazen eklem hareketliliğini kısıtlayabilir.
Lipomlar, eldeki en yaygın iyi huylu tümörlerdir ve genellikle yumuşak, ağrısız ve mobil kitleler oluştururlar. Genellikle yavaş büyür ve ağrıya neden olmazlar. Yağ dokusundan kaynaklanmıştır ve genellikle cilt altında yerleşir. Sıklıkla iyi huylu olarak kabul edilirler.
Nöromalar, sinir uçlarının anormal büyümesiyle gelişen iyi huylu tümörlerdir. Sinirlerdeki büyüme sonucu ortaya çıkan bu kitler, genellikle ağrıya neden olabilir. El ve parmaklardaki sinir uçları etrafında sıkça görülür ve sinirlerin büyümesiyle birlikte kitlenin etrafındaki dokulara baskı yapabilir.
Sinir kılıfı tümörleri, sinirlerin etrafında yerleşen, genellikle iyi huylu olan bu tümörler, sinirlerin kılıfını oluşturan hücrelerden kaynaklanır ve genellikle ağrısızdır. Ancak bazı durumlarda, büyümesi sinirlerin işlevini etkileyebilir ve ağrıya neden olabilir.
Fibromalar, bağ dokusundan kaynaklanan iyi huylu kitlelerdir. El ve parmaklarda yerleşebilir ve genellikle sert yapılı, yavaş büyüyen kitler oluştururlar. Fibromalar genellikle ağrısız olup, sadece büyüdükçe çevre dokulara baskı yapabilir.
Tırnak yatağı tümörleri arasında yer alan glomus tümörleri, genellikle tırnak yatağında ve parmak uçlarında yerleşir. Bu tümörler genellikle şiddetli ağrıya yol açar ve ağrı, parmağa basınç uygulandığında artar. Genellikle küçük ve lokalize olup, parmak uçlarında belirginleşir.
Hastalar ellerinde bir kitle hissettikleri zaman bunun kötü huylu veya iyi huylu olup olmadığını merak ederler. Kötü huylu kanserler elde nadirdir. Çoğu iyi huylu kitlelerdir. En sık görülen kötü huylu tümörler skuamous hücreli karsinom, basal hücreli karsinom, melanoma gibi cilt kanserleridir. Diğer kötü huylu tümörler kemik ve yumuşak dokuya ait sarkomlardır. Sarkomların hızlı yayılım özelliği vardır. En sık olarak akciğere sıçrar. Başka yerlerden uzak yayılım olarak ele sıçrama görülebilir. Çoğu iyi olduğu düşünülse bile eldeki tüm kitlelerden patolojik inceleme için örnek alınmalıdır.
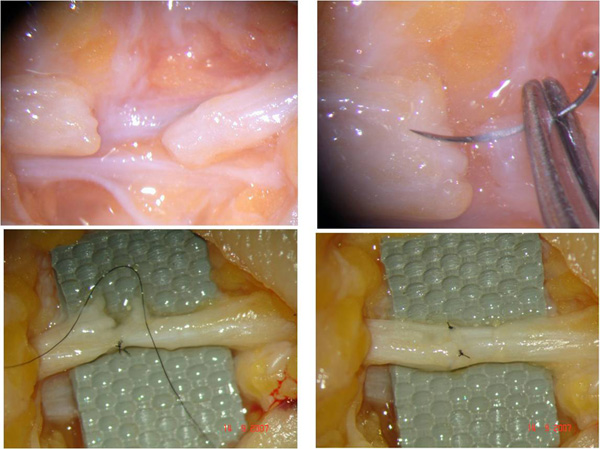
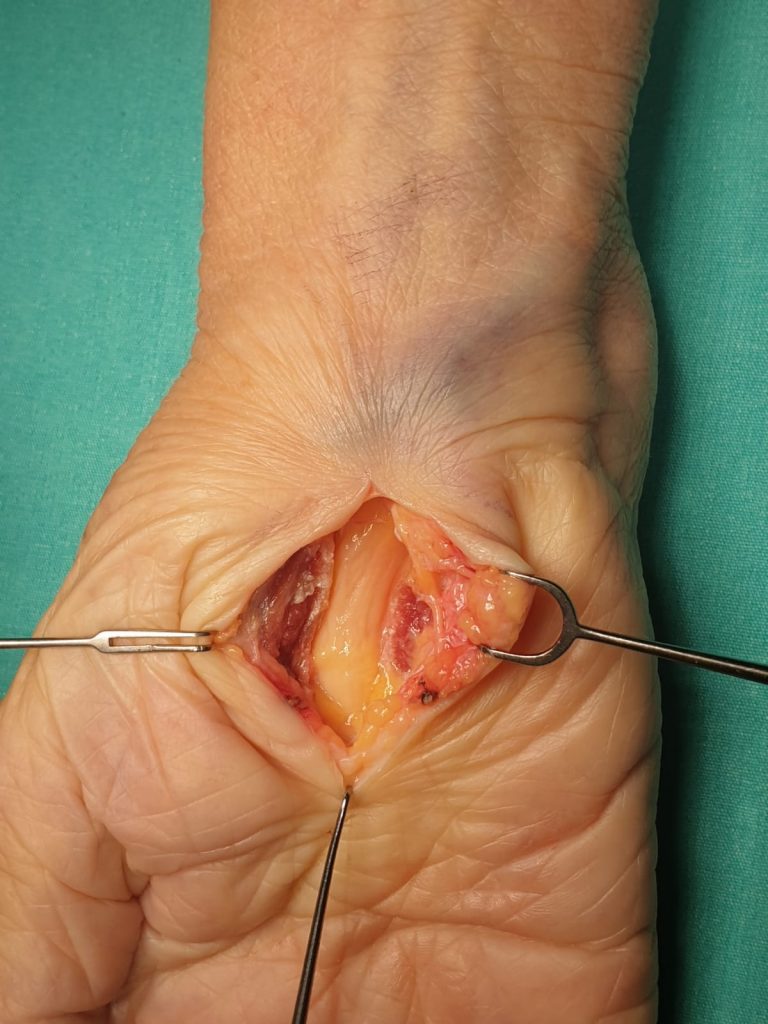
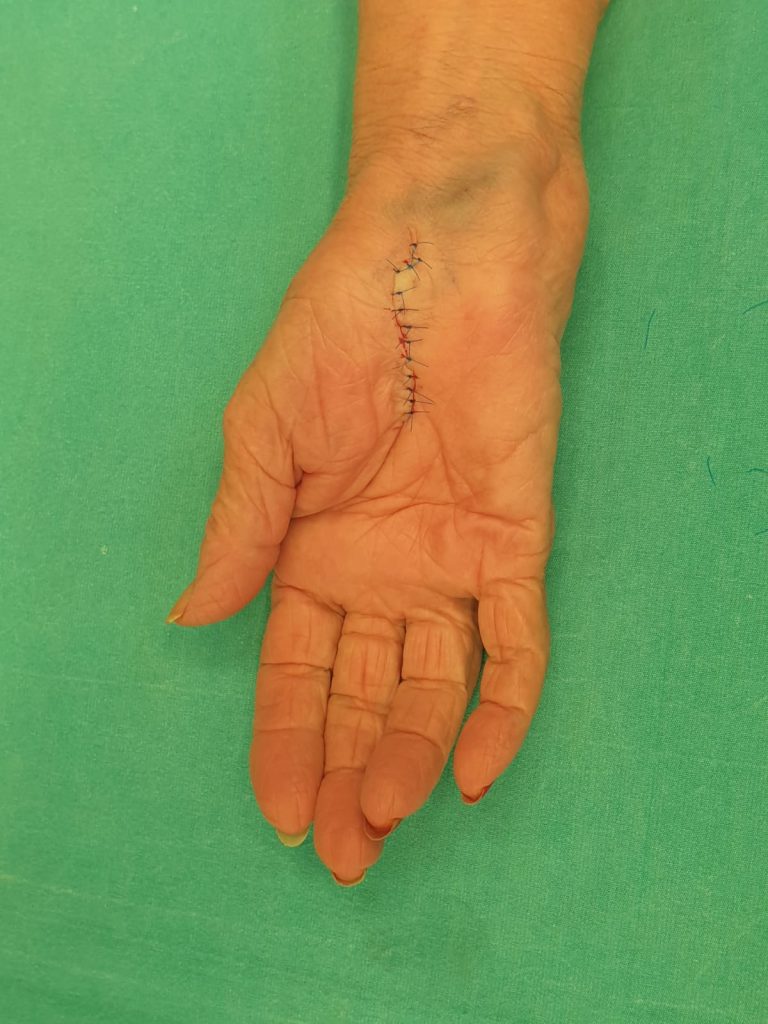
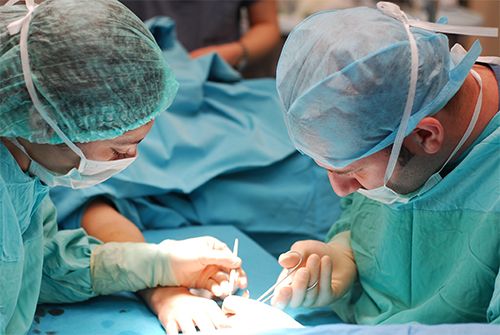
Eldeki kitleler değerlendirilirken fizik muayene sonrası direkt grafi ve BT (bilgisayarlı tomografi), MRI (magnetik rezonans incelemesi) gibi tetkikler yapılabilir. Genelde yapılan işlem tümör çok büyük boyutlu değil ise total olarak kitlenin çıkarılmasıdır. Genel olarak kitlenin tamamı ile çıkarılması yeterli tedaviyi sağlamaktadır. Eldeki bazı kitlelerin tekrarlayıcı özellikleri mevcuttur. Bu nedenle cerrahi olarak çıkarılan her tümörün kayıtlarının düzenli olarak tutulması ve patolojik incelemeye gönderilmesi ameliyat sonrası dönemdeki takipleri için çok önemlidir.
Glomus tümörü nedeni ile opere edilen hastanın görüşleri
Parmakta kemik kisti nedeni ile opere edilen hastanın görüşleri